por podovita | Mar 1, 2024 | Cirugía Podológica
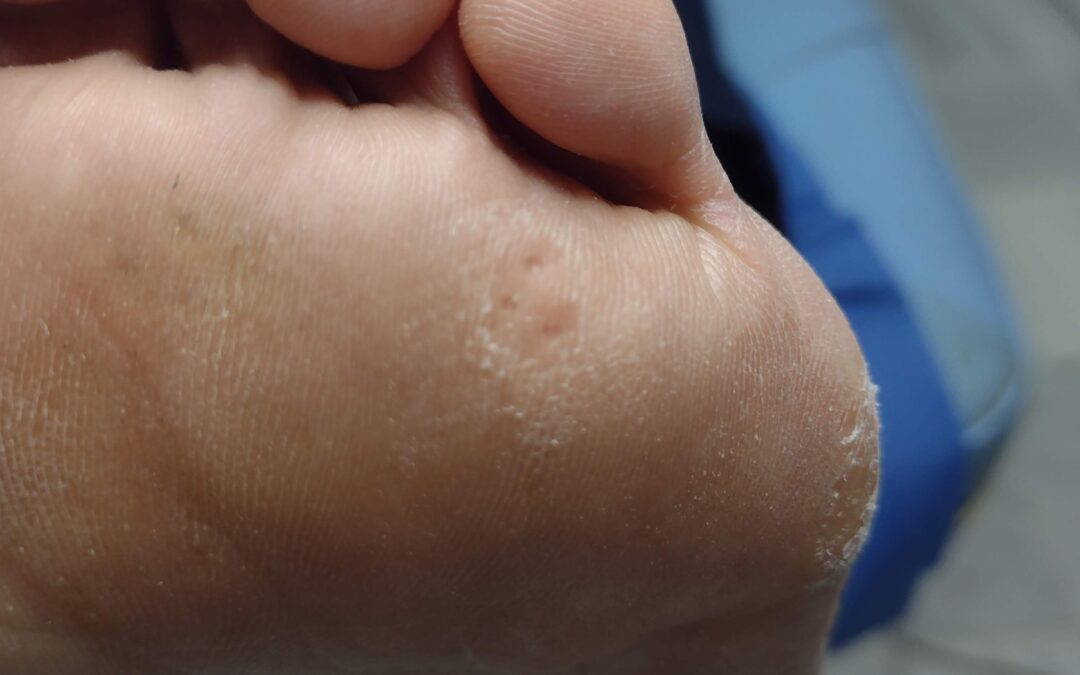
Seguramente, no os suene la palabra heloma, pero si hablamos de callos, seguro que sí os suena esta palabra. En este artículo os hablaremos de ellos , sus causas y el tratamiento más adecuado según el tipo y localización de los mismos.
La palabra Heloma, proviene del griego helos (clavo) y oma (tumoración).
Los helomas o callos son tumoraciones benignas de forma redondeada y bordes bien definidos que pueden aparecer en diferentes lugares del pie, casi siempre , en zonas de carga o roce y presión.
Son formaciones de queratina en un punto de la capa superficial de la piel y a veces, se ocultan bajo las hiperqueratosis (durezas).
Causan un dolor agudo y punzante durante la marcha y al calzarse, pudiendo afectar a la calidad de vida del paciente.
CAUSAS
La principal causa suele ser biomecánica, debido a un mal reparto de las cargas en el pie, lo que producirá un exceso de presión en determinados huesos apareciendo el callo.
Otra de las causas es el calzado, que provoca presión sobre una prominencia ósea.
Por último, los helomas llamados por inclusión, tienen su causa en cuerpos extraños que se clavan, como pelos, cristales… Que no se expulsan y se encapsulan formándose un callo.
TIPOS
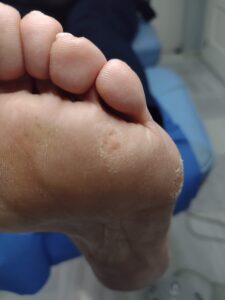
PLANTARES:
Aparecen principalmente en las cabezas metatarsales debido a alteración biomecánica, pie cavo, plano o pérdida de grasa plantar.
DORSALES:
Aparecen sobre los dedos debido a la deformidad de los mismos, como dedos en garra, o por un calzado que provoca roce o presión.
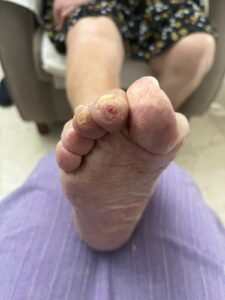
Pueden aparecer también en el pulpejo de los dedos por deformidad como dedo en martillo y en los espacios INTERDIGITALES, sobre todo de IV y V dedo, debido a la malformación de la falange, lo cual provoca presión entre los dedos y dando lugar a los llamados ojos de gallo.
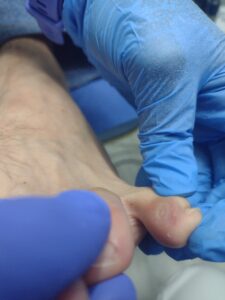
En los canales ungueales también son frecuentes, y aparecen de forma secundaria a la onicocrptosis, es decir, a la uña encarnada, siendo muy dolorosos y más frecuentes en el I dedo.
Por último hablaremos del IPK o helomas neurovasculares. Estos helomas son especialmente dolorosos ya que contiene vasos sanguíneos y nervios.
La zona de aparición son las mismas que los helomas plantares, aunque en pacientes fumadores hay una mayor predisposición.
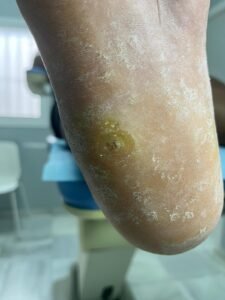
TRATAMIENTO
El tratamiento principal los realizaremos en consulta durante la quiropodia y consistirá en la eliminación de la dureza y enucleación del heloma mediante bisturí.
Así mismo, será importante analizar las causas de aparición para poder eliminarlo definitivamente o al menos, alargar su aparición en el tiempo.
En el caso de los helomas plantares, realizaremos estudio biomecánico de la marcha para ver el reparto de las cargas y poder confeccionar plantillas a medida que descarguen la cabeza metatarsal afectada en la que sale el callo.
En el caso de los helomas de pulpejo e interdigirtales la confeccion de ortesis de silicona puede ser un tratamiento conservador muy adecuado pues pueden llegar a hacer desaparecer el heloma o aliviar el dolor notablemente.
Si el tratamiento conservador no fuera suficiente, será de elección el tratamiento quirúrgico, que eliminará definitivamente el heloma mediante la corrección de la deformidad ósea. Así mismo ocurre con el heloma periungueal en el que está indicada la cirugía de uña encarnada, pues suele ser la principal causa.
Por último, no debemos olvidar revisar el calzado que use el paciente ya que en muchas ocasiones suele ser causa de aparición de callos y con solo cambiar a calzados mas adecuados de pala ancha y suelas de goma, éstos desaparecen.
Visita nuestra clínica de Podología en Sevilla para el tratamiento de tus helomas.
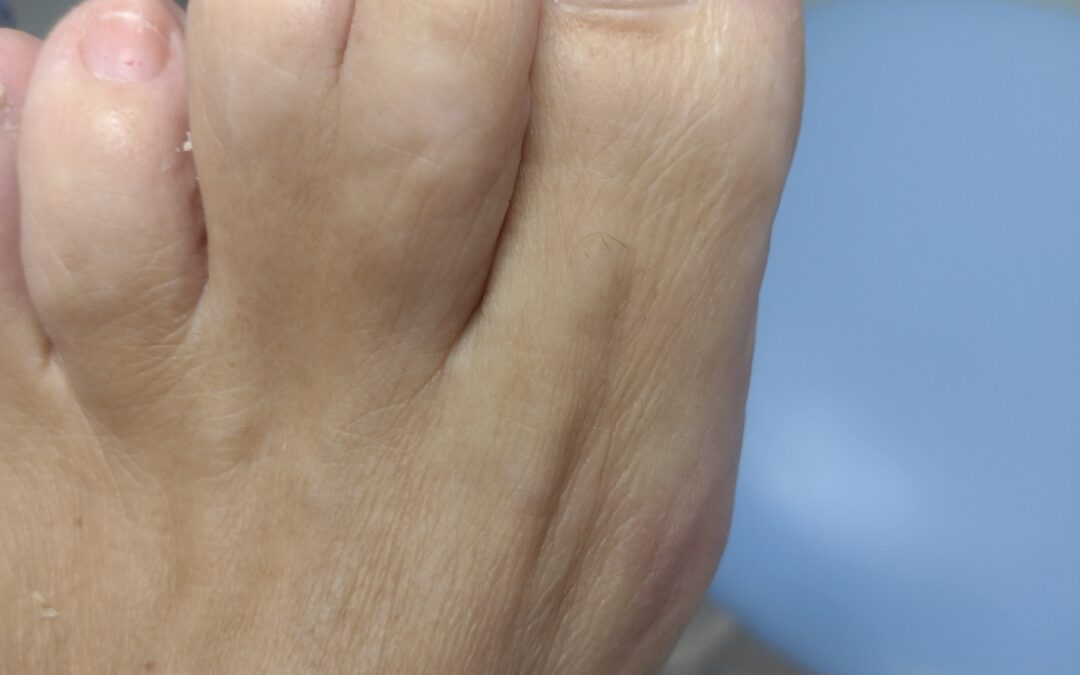
por podovita | Ene 12, 2024 | Tips y Consejos
La sindactilia, un trastorno congénito caracterizado por la unión de dos o más dedos, ya sea en las manos o en los pies, puede presentar asociaciones con alteraciones congénitas como el síndrome de Dawn o el síndrome de Carpenter. Esta condición, que afecta al 50% de los casos de manera simétrica y bilateral, es más común en el segundo, tercer y cuarto dedo.
Durante las 16 semanas de gestación, etapa crucial para la diferenciación y aparición de los dedos, algunas anomalías pueden alterar este proceso, provocando que los dedos permanezcan unidos. La sindactilia se clasifica en varios tipos, siendo simple cuando hay unión de tejidos blandos sin fusión ósea, compleja cuando implica fusión ósea y posibles alteraciones tendinosas, completa cuando la unión llega hasta la punta de la falange distal o pulpejo, e incompleta cuando la unión es parcial y no alcanza hasta el final.
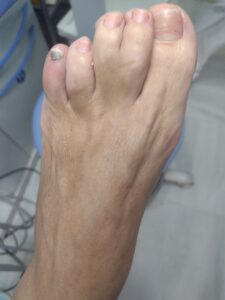
TIPOS DE SINDACTILIAS
- SIMPLE : Cuando existe unión de los tejidos blandos sin fusión ósea.
- COMPLEJA: Cuando existe fusión ósea y posibles alteraciones tendinosas
- COMPLETA: Cuando la unión de los dedos llega hasta la punta de la falange distal o pulpejo.
- INCOMPLETA: La unión de los dedos es parcial, no llega hasta el final
DIAGNÓSTICO Y TRATAMIENTO
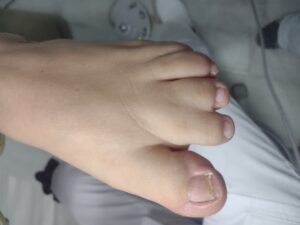
El diagnóstico es puramente clínico y se realiza al nacer.
Para saber el tipo de sindactilia y el grado de afectación será necesario realizar una radiografía.
Se trata de una lesión que suele ser asintomática y el principal inconveniente suele ser estético y en casos más complejos el tratamiento de elección será quirúrgico.
En Podovita, nos especializamos en el diagnóstico preciso de la sindactilia, permitiéndonos planificar el tratamiento más adecuado para cada caso.
Nuestro enfoque integral busca abordar no solo los aspectos clínicos, sino también los aspectos estéticos, asegurando un cuidado personalizado para cada paciente. Contáctenos para obtener un diagnóstico confiable y una planificación de tratamiento adaptada a sus necesidades individuales.
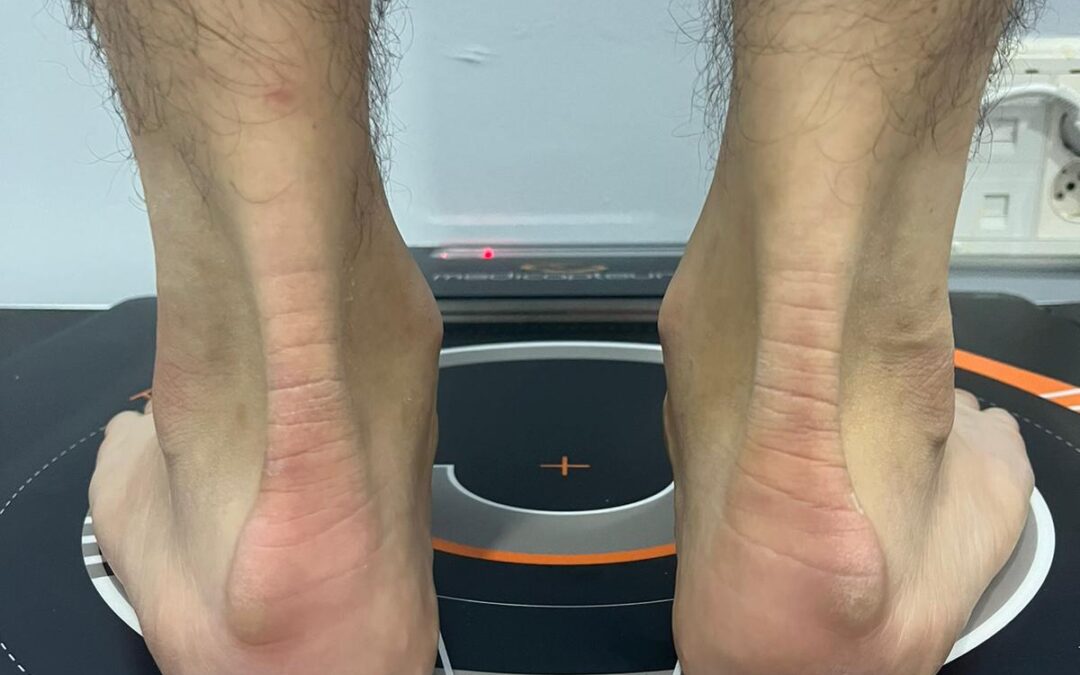
por podovita | Nov 10, 2023 | Tips y Consejos
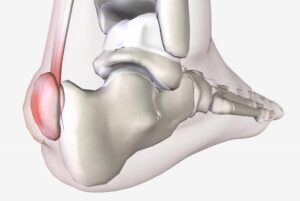
La exóstosis de Haglund es una hipertrofia o aumento de tamaño en la tuberosidad posterosuperior del calcáneo en la zona de inserción del tendón de Aquiles, provocado por la tracción excesiva de la fascia plantar y musculatura posterior (gemelos, sóleo y isquiotibiales).
La enfermedad de Haglund suele ser una de las causas de la tendinitis del tendón de Aquiles y provoca un dolor muy agudo durante la actividad deportiva.
En esta patología se produce inflamación de la bursa retro aquílea, el hueso calcáneo y en el tendón de Aquiles.
CAUSAS
No se conoce la causa, pero sí se describen factores que pueden ser predisponentes:
- Pie cavo
- Acortamiento musculatura posterior
- Calzado estrecho y tacón alto
- Calcificación en la inserción del tendón
SÍNTOMAS
En un alto porcentaje de pacientes, suele ser asintomático y si aparecen síntomas , suele ser por sobreuso como por ejemplo, por actividad deportiva.
El dolor aparece en la zona posterior del talón donde se inserta el tendón de Aquiles y suele ser más intenso por la mañana, mejorando a medida que se empieza la actividad deportiva.
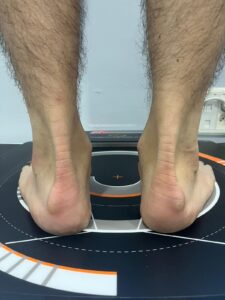
DIAGNÓSTICO
El diagnóstico se realiza mediante exploración, observándose dolor e inflamación de la tuberosidad posterior del calcáneo, apareciendo normalmente una tuberosidad ósea.
Las pruebas diagnósticas serán radiografía, resonancia y ecografía.
Con la resonancia se podrá diagnosticar con mayor precisión si existe una tendinopatía o rotura parcial del tendón, así como edema óseo.
TRATAMIENTO
CONSERVADOR
El tratamiento conservador consistirá en la confección de ortosis plantares con alzas que relajen la tensión a nivel del tendón de Aquiles y musculatura posterior.
Se emplearán también el uso de antiinflamatorios por vía oral, y los estiramientos de la musculatura posterior serán fundamentales para mejorar la sintomatología.
Las infiltraciones de colágeno o ácido hialurónico así como la electrolisis percutánea también serán tratamientos de elección cuando los anteriores no hayan sido suficientes.
QUIRÚRGICO
El tratamiento quirúrgico será de elección cuando el conservador no haya tenido éxito y consistirá en la eliminación de la exóstosis.
Si crees que estás sufriendo de exóstosis de Haglund en nuestra clínica de Podología en Sevilla podemos ayudarte y tratarla de la mejor forma posible. No dude en ponerse en contacto con nuestros profesionales para tratar cuanto antes su dolencia.
Le esperamos.
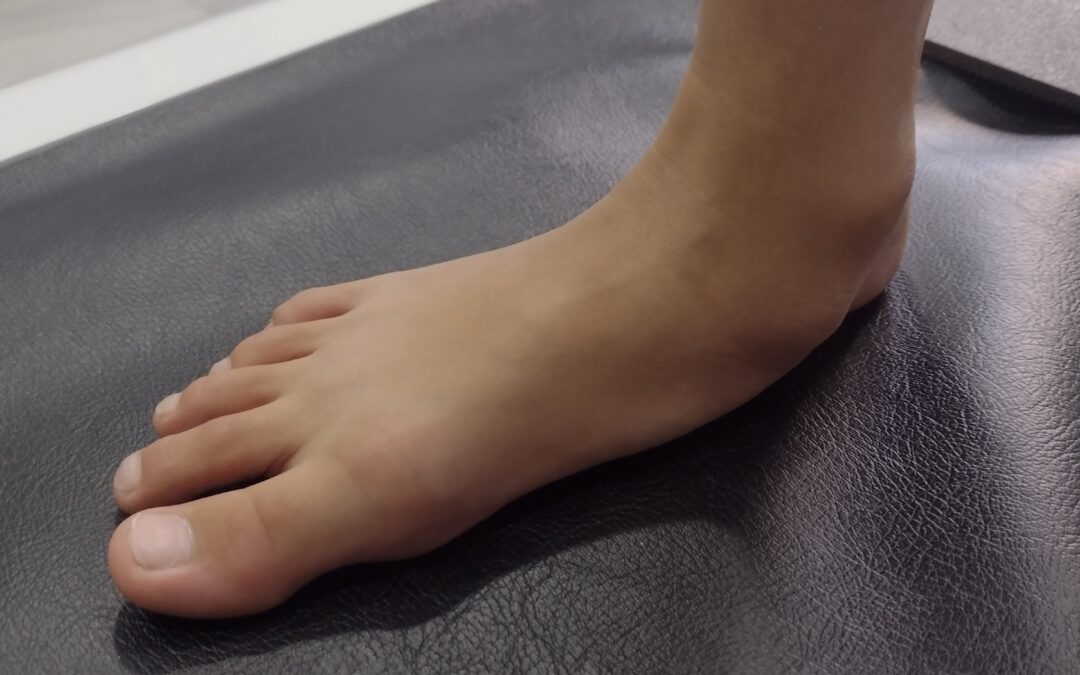
por podovita | Oct 13, 2023 | Sin categoría
El pie plano se define como la pérdida o disminución de la bóveda plantar, realizando el pie el apoyo con la parte interna del talón y dedo gordo.
Todos al nacer tenemos un pie plano debido al exceso de tejido graso, que protegerá las estructuras del mismo mientras están en formación.
Hasta los cuatro o cinco años la bóveda plantar no empezará a hacerse visible e irá aumentando hasta los siete años de edad.
Encontramos dos tipos de pie plano :
- Pie plano flexible, que se produce debido a que el niño presenta una hiperlaxitud ligamentosa, es decir, gran elasticidad en las articulaciones. En este caso , si el niño se pone de puntillas aparece la bóveda plantar.
- Pie plano rígido, en este caso hay deformidad de la estructura ósea y el niño no recupera el arco cuando se pone de puntillas.
SÍNTOMAS
Los síntomas pueden ser muy variados, pero es necesario comentar que muchos niños son asintomáticos y no presentan ninguna molestia.
A continuación detallamos algunos de estos síntomas:
- Ausencia de bóveda plantar
- Dolor y fatiga muscular, principalmente en la parte interna del pie. Es frecuente también que se quejen de los gemelos, ya que esta musculatura suele estar acortada en los niños con pie plano.
- Pueden sufrir tendinitis y esguinces frecuentes
- Caídas y tropiezos
- Estos niños son algo mas tardíos para empezar a andar con respecto a otros
- Deformación del calzado mas rápido de lo habitual, sobre todo en la parte interna
- Repercusión en la espalda con hiperlordosis lumbar y rodillas en X (genu valgo)
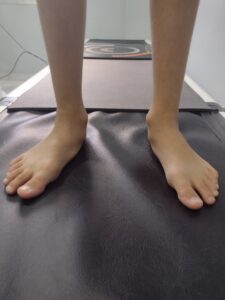
DIAGNÓSTICO
El diagnóstico precoz será fundamental para la corrección y mejora de la sintomatología.
El estudio biomecánico tendrá un papel muy importante así como el estudio musculoesquelético. A demás d realizar los test necesarios para catalogar el tipo de pie plano que presente nuestro paciente.
- Test de Jack: Si al levantar el dedo gordo del pie el arco plantar no se eleva estaremos ante un test de Jack positivo y por tanto ante un pie plano rígido.
- Test de Heel Rise : Se valora la competencia del músculo tibial posterior, si le pedimos al paciente que se ponga de puntillas y el calcáneo no cambia su posición de valgo a varo, nos indicará que el test es positivo y que el músculo está dañado.
El tratamiento ortopodológcico personalizado así como la fisioterapia serán fundamentales para conseguir la mayor corrección posible y la mejora de los síntomas
Si considera que su hijo o hija puede tener pie plano valgo infantil no dude en ponerse en contacto con nuestros profesionales. Le atenderemos encantados en nuestra clínica de podología en el Cerro del Águila. Puede contactar con nosotros a través de los teléfonos 954 639 506 / 644 900 070. ¡Le esperamos!
por podovita | Sep 8, 2023 | Cirugía Podológica
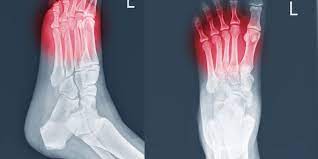
Las fracturas por estrés son pequeñas grietas en el hueso debido a traumatismos repetidos o bien porque el hueso esté afectado por alguna afección como la osteoporosis.
A estas fracturas se les conoce también como fracturas por sobrecarga.
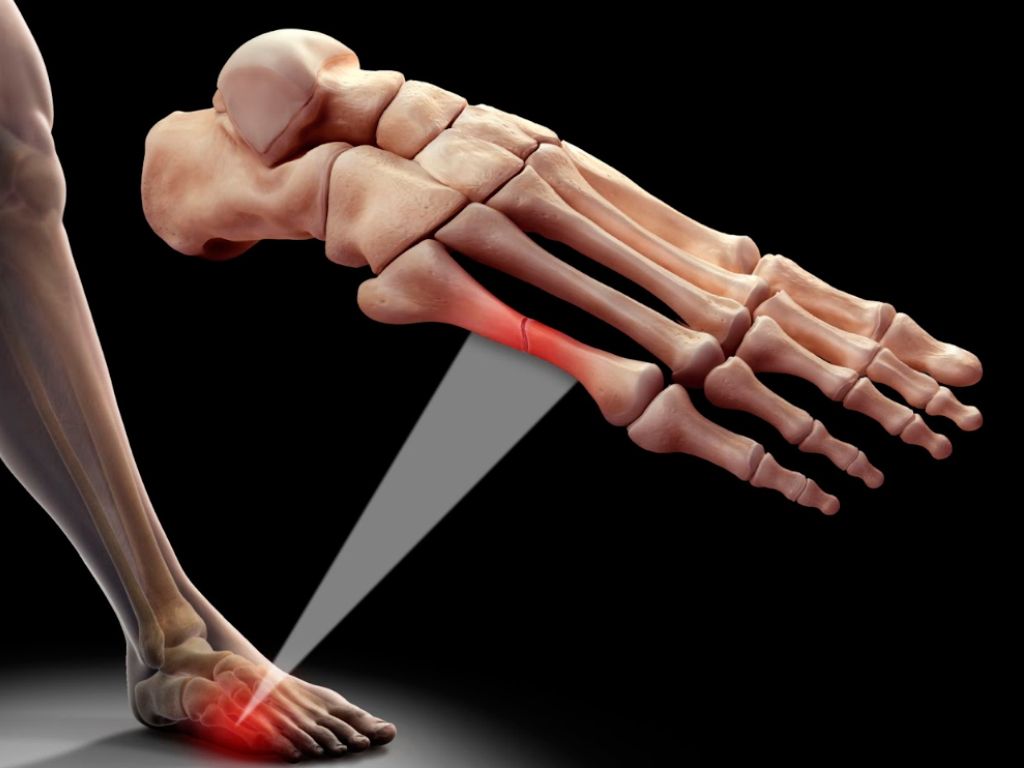
Debido a que estas fracturas se dan en huesos sometidos a mucha carga repetida, el pie será una zona de riesgo para este tipo de lesión .
Cualquier persona puede sufrir una fractura por estrés , aunque determinadas profesiones como los militares y los deportistas tendrán un riesgo más elevado de sufrir este tipo de fracturas.
Pueden ocurrir también en personas que comienzan con una intensa actividad física que anteriormente no habían realizado y también por el uso de calzado inadecuado ( uso de tacón muy alto durante muchas horas).
En estos últimos casos, suele ser frecuente la fractura del II metatarsiano, ya que es el más largo pero de cortical más delgada por lo que no está preparado anatómicamente para soportar tanta carga.
Esta fractura es frecurente también en corredores.
Otras fracturas que ocurren en el pie son la del V metatarsiano, frecuente en jugadores de futbol y baloncesto por los desplazamientos laterales y los saltos, fractura de calcáneo que ocurre también en corredores y fractura de astrágalo.
SÍNTOMAS Y DIAGNÓSTICO
El principal síntoma es el dolor intenso que empeora con la actividad pero no termina de mejorar con el reposo. Suelen ser dolorosas durante la noche.
El dolor se acompaña de hinchazón (edema) y enrojecimiento.
Para un diagnóstico correcto serán necesarias pruebas complementarias como TAC y Resonancia magnética, en la radiografía convencional no siempre se pude ver este tipo de fractura, es por ello que n o son fáciles de diagnosticar y cuando el paciente nos llega a consulta suele llevar ya mucho tiempo con el dolor y con limitación en su vida cotidiana y actividad física.
TRATAMIENTO
El tratamiento principalmente es el reposo durante 6 a 8 semanas y descargar la zona afectada para que la fractura consolide por si misma.
Tras este tiempo aconsejamos realizar un estudio biomecánico de la marcha para la confección de plantillas a medida que descarguen la zona y eviten el traumatismo repetido que provocó la fractura.
En muchas ocasiones estas fracturas se pueden prevenir o evitar haciendo dicho estudio previamente, planificando bien los entrenamientos en el caso de deportistas y utilizando un calzado a medida.
Si crees que puedes tener una fractura por estrés en el pie, no dude en contactar con nuestros profesionales. Nuestra clínica de podología en el Cerro del Águila tiene todo lo necesario para ayudarle a recuperarse lo antes posible.
¡Le esperamos!

por podovita | Jun 23, 2023 | Cirugía Podológica
La hiperhidrosis es como se llama a la sudoración exagerada en determinadas zonas de nuestro cuerpo.
Afecta comúnmente a la cara, axilas y las manos y también puede ocurrir en nuestros pies.
La sudoración es una reacción fisiológica producida por las glándulas sudoríparas para regular nuestra temperatura corporal y es natural que ocurra por altas temperaturas o tras realizar deporte o una actividad intensa.
Cuando esta sudoración es excesiva y sin influencia de ningún agente externo se le denomina hiperhidrosis.
Son muchos los pacientes a los que esta sudoración desmesurada les supone un problema causando ansiedad social.
CAUSAS
 La sudoración es el mecanismo que utiliza nuestro cuerpo para enfriarse, es decir, que cuando aumenta nuestra temperatura corporal, el sistema nervioso activa las glándulas sudoríparas .
La sudoración es el mecanismo que utiliza nuestro cuerpo para enfriarse, es decir, que cuando aumenta nuestra temperatura corporal, el sistema nervioso activa las glándulas sudoríparas .
También se activan en situaciones de nervios o estrés.
Existen dos tipos de hiperhidrosis:
- Primaria: De causa desconocida y en la que las glándulas sudorípoaras son hiperactivas por señales defectuosas del sistema nervioso.
- Secundaria: Se produce por enfermedades como la diabetes, tiroides, infecciones o también por la ingesta de algunos medicamentos ( tratamientos hormonales,antidepresivos..)
La hiperhidrosis primaria suele afectar a las palmas de las manos, plantas de los pies, axilas…
En la secundaria la sudoración suele ser generalizada.
Los pacientes con hiperhidrosis suelen ser más propensos a las infecciones en la piel.
SÍNTOMAS
El principal síntoma es la sudoración intensa. Sudar cuando hace calor o se realiza una actividad física o estamos estresados es normal, pero en la hiperhidrosis primaria provoca una sudoración intensa en cualquier momento y sin realizar en muchas ocasiones una actividad física.
HIPERHIDROSIS PLANTAR
La hiperhidrosis plantar tiene las mismas consecuencias que la hiperhidrosis genérica y debe tratarse para evitar complicaciones e infecciones a nivel dérmico.
No se conoce tampoco la causa de esta hiperhidrosis pero si sabemos que puede venir motivada por otros trastornos.
La ansiedad y el estrés acentúan la hiperhidrosis y al igual que en la hiperhidrosis generalizada ,supone un problema tanto físico como emocional, dificultando la marcha y pudiendo provocar otra patología asociada como el mal olor, llamada Bromhidrosis.
Además como ya hemos comentado anteriormente la hiperhidrosis facilita que el pie pueda sufrir infecciones tanto bacterianas como por hongos debido al exceso de humedad.
TRATAMIENTO
Será fundamental mantener unas medidas de higiene adecuada. Lavarse los pies con jabones de ph neutro y de acción bactericida y germicida.
Utilizar calcetines de fibras de algodón y cambiarlos frecuentemente para evitar que el pie esté continuamente en un ambiente húmedo.
El calzado debe ser de piel y transpirable, y aconsejamos no abusar del calzado deportivo ya que éste se debe dejar para cuando se realice ejercicio.
Desde las clínica de podología pautaremos el uso de polvos secantes o desodorantes, siendo necesario en casos mas agudos el uso de fórmulas magistrales.
Éstos tratamientos regularan la sudoración y evitarán el mal olor.
Pide tu cita ya con nuestros profesionales. Nuestra clínica de Podología en Sevilla se en encuentra en C. Afán de Ribera, 99 y puede contactar con nosotros a través del teléfono 954 63 95 06. Le atenderemos encantados.
por podovita | May 16, 2023 | Tips y Consejos
El edema óseo es una causa de dolor en el pie y se debe diagnosticar correctamente pues el paciente a veces vive con dolor durante mucho tiempo sin una causa diagnosticada.
El término edema óseo se puede solapar también con necrosis ósea, fractura de estrés, contusión ósea… y es difícil realizar un diagnóstico diferencial ya que la imagen en resonancia es parecida en todos los casos.
El edema óseo es un proceso inflamatorio en el hueso, en la zona medular.
La recuperación suele ser larga con dolor persistente.
CAUSAS Y SÍNTOMAS
- Traumatismos
- Sobrecarga mecánica en el pie: Se puede producir por alteraciones biomecánicas, cambios en la actividad normal, como empezar a caminar mucho o cambios en la suela del zapato, cambios en los entrenamientos en el caso de corredores u otros deportistas.
- Lesión vascular: Por alteración de los vasos sanguíneos que irrigan el hueso
- Fracturas por estrés
- Desgaste del cartílago
 Decir también que es una patología más frecuente en la mujer debido a los cambios hormonales y el tipo de calzado.
Decir también que es una patología más frecuente en la mujer debido a los cambios hormonales y el tipo de calzado.
Los principales síntomas son el dolor que aumenta con la actividad física y al caminar.
Aunque en principio es un dolor leve, se irá agravando con la actividad provocando cojera al paciente e incluso obligándole a pararse.
TRATAMIENTO
En el caso de que la causa sea de origen biomecánico, está indicado realizar un estudio de la marcha y la confección de ortesis plantares a medida que mejoren el reparto de las cargas y el apoyo, descargando la zona afectada.
Se aconseja también el reposo relativo, sobre todo en la actividad deportiva así como el tratamiento de fisioterapia.
Le recordamos que, en nuestra clínica de Podología en Sevilla podrá encontrar tratamiento y diagnóstico del Edema Óseo y de otras muchas dolencias que pueden afectar a sus pies. No dude en consultarnos, llamarnos o escribirnos para concertar una cita. ¡Le esperamos!
por podovita | Abr 14, 2023 | Podovita kids
Como en nuestro anterior artículo, no vamos a tratar una patología propia del pie si no de la cadera y que afecta a niños.
Dado que la población infantil es cada vez más frecuente en las clínicas de podología, es necesario conocer todas las enfermedades típicas del crecimiento para su correcto diagnóstico y en caso necesario derivación del paciente al pediatra.
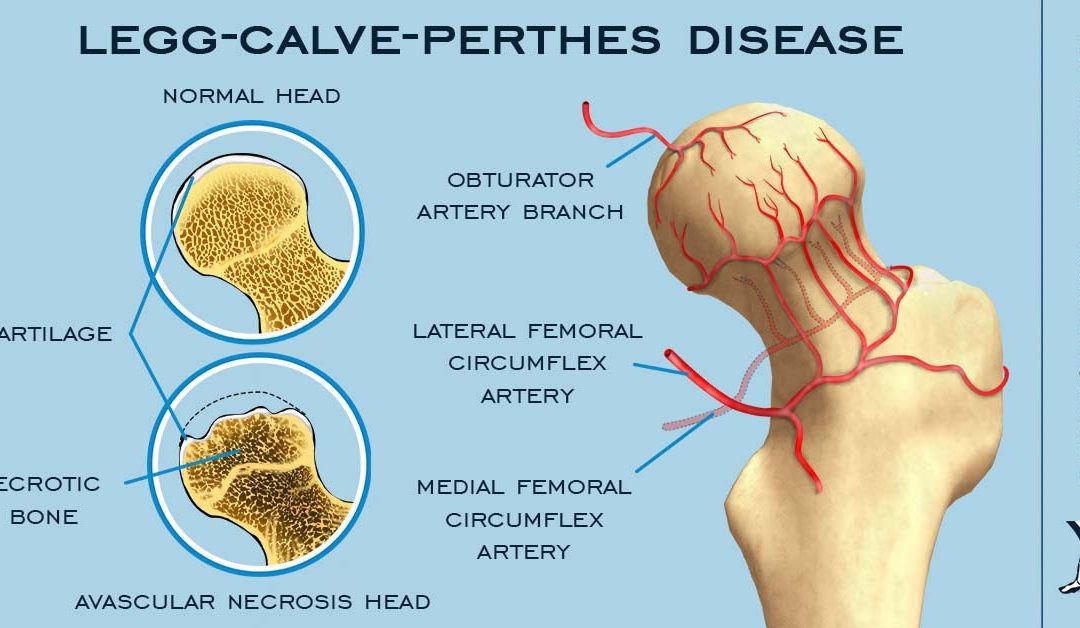
La enfermedad de Perthes se da en niños de entre tres y doce años, con más frecuencia n el sexo masculino y en la mayoría de los casos es unilateral, es decir, que afecta solo a una de las caderas.
Se trata de una osteonecrosis, es decir, falta de riego sanguíneo en el centro de osificación del hueso, en este caso en la cabeza del fémur.
La necrosis del hueso provocará una inflamación de la zona así como una regeneración de la cabeza femoral.
El proceso es largo, entre dos y cuatro años y se suele producir por un desequilibrio en el niño: una maduración débil con un aumento de la actividad, provocando un sobreuso en una articulación que no está madura para eso.
SÍNTOMAS y DIAGNÓSTICO
 La enfermedad de Perthes provoca dolor a nivel de la ingle de la cadera afectada e incluso en muslo y rodilla, que empeora con la actividad y mejora con el reposo.
La enfermedad de Perthes provoca dolor a nivel de la ingle de la cadera afectada e incluso en muslo y rodilla, que empeora con la actividad y mejora con el reposo.
Pero lo que más suele alarmar a los padres es una ligera cojera sobre todo al final del día.
Finalmente, provoca también una disminución de la movilidad de la cadera limitando algunas actividades. Si esta limitación se prolonga en le tiempo la musculatura del muslo puede llegar a atrofiarse.
Es muy importante realizar una diagnóstico precoz , pues los niños que padecen esta enfermedad tienen más riesgo de desarrollar una artrosis precoz de la articulación de la cadera, sobre todo si ésta ha adquirido una forma anormal al curarse.
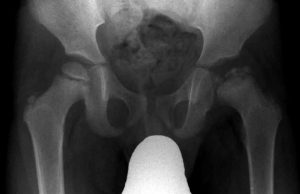
La radiografía será la prueba diagnóstica de elección, siendo necesario un control radiológico incluso a lo largo de años.
TRATAMIENTO
Durante la fase inicial es aconsejable el uso de analgésicos y antiiflamatorios así como el reposo de actividades que conlleven impactos.
En casos de dolor muy intenso puede ser necesario el uso de inmovilización y en casos muy graves incluso la cirugía.
Si cree que su hijo o hija puede estar afectado por esta enfermedad, no dude en ponerse en contacto con nuestros profesionales que sabrán derivarle al mejor especialista. Nuestra Clínica de Podología en el Cerro del Águila cuenta con años de experiencia tratando todo tipo de dolencias relacionadas, como este artículo, no solo con los pies sino también con otras enfermedades relacionadas que pueda ser derivadas y vigiladas por nuestro personal.
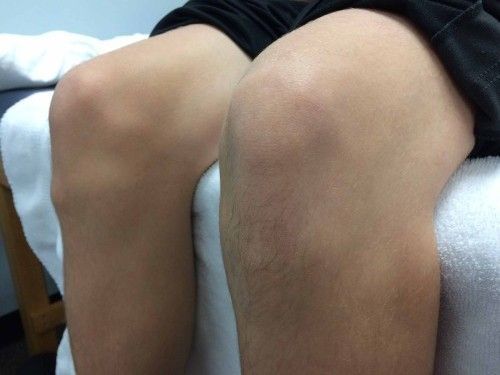
por podovita | Mar 3, 2023 | Podovita kids
Esta enfermedad, aunque no pertenece a las propias del pie, forma parte de nuestro día a día en consulta y es importante conocerla para hacer un buen diagnóstico.
Los niños son pacientes habituales ya en las clínicas de podología, y son muchos padres los que confían en nosotros cuando a sus hijos les ocurre algo.
El podólogo, además de tratar el pie, debe ser conocedor de las patologías de miembro inferior, pues repercuten en el pie y viceversa.
En numerosas ocasiones el tipo de pisada suele ser la causa de muchas de las patologías de rodilla y cadera, por lo que hoy en nuestro blog os hablaremos de la patología de Osgood Schlatter.
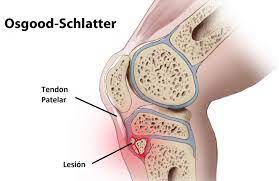
Enfermedad de Osgood Schlatter
Esta enfermedad es una osteocondritis de la espina anterior de la tibia, que ocurre en niños y adolescentes, es decir, que es una enfermedad del crecimiento que se desarrolla entre los 10 y 15 años de edad, mas frecuentemente en varones, aunque la brecha de género se va reduciendo a medida que las niñas practican más deporte.
Se cree que está causada por la tensión repetitiva y excesiva del tendón de la rótula sobre el punto donde se une a la parte superior de la tibia o tuberosidad tibial.
Otra posible causa puede ser la tirantez de losa músculos anteriores al cuádriceps, sobre todo el vasto interno, que suele estar más debilitado.
Es frecuente ver esta patología en niños y adolescentes que juegan al futbol, baloncesto, voleibol, gimnasia rítmica…
Síntomas
Los principales síntomas son dolor e inflamación en la tuberosidad tibial, justo debajo de la rótula.
El dolor empeora al correr, saltar o subir escaleras y mejora con el reposo y puede ocurrir en una o ambas piernas.
En la radiografía, que se puede emplear como prueba diagnóstica, junto con la exploración del paciente, se observará aplanamiento, esclerosis y fragmentación del hueso.
Tratamiento
El tratamiento conservador comienza con el reposo deportivo, aplicación de frío y antiinflamatorios, así como tratamiento de fisioterapia.
En nuestro campo, realizaremos un estudio biomecánico de la marcha para determinar que tipo de pie y pisada tiene nuestro paciente que pueda estar determinando la posición de la rodilla e incluso la debilidad muscular.
En muchas ocasiones el pie valgo o cavo-valgo puede estar asociado a osteocondritis, por lo que unas plantillas a medida mejorarán la sintomatología y sobre todo la aparición de secuelas que puedan empeorar el rendimiento deportivo.
Si crees que puedes padecer la Enfermedad de Osgood Schlatter, no dudes en ponerte en contacto con nuestra clínica de Podología en el Cerro del Águila. Nuestros profesionales le ayudarán y acompañarán para mejorar la salud de sus pies.

por podovita | Feb 6, 2023 | Tips y Consejos
La mayoría de los pacientes que acuden a consulta con dolor en el talón, son casi siempre diagnosticados de fascitis plantar, y no siempre estamos ante el diagnóstico adecuado. Un 20% de los dolores del talón se deben a una patología poco conocida llamada neuropatía de Baxter o síndrome de Baxter.
Se denomina así por el primer médico que describió este atrapamiento del nervio como causa de dolor en el pie.
Esta neuropatía se debe al atrapamiento de la primera rama del nervio plantar lateral, y guarda relación con el músculo abductor del quinto dedo al cual inerva, y que puede estar atrofiado en esta patología, por lo que si le pedimos al paciente que separe el dedo pequeño, tendrá dificultad. Esto puede ayudarnos a realizar un diagnóstico diferencial con respecto a otras talalgias.
En la mayoría de los casos, el origen de esta patología es biomecánico. El exceso de pronación y tensión de la fascia, puede producir irritación del nervio .
Otros factores causantes son:
- Sobreesfuerzo o traumatismos repetidos por el impacto durante la realización de actividad física.
- Calzado muy estrecho y excesivamente plano
- Inflamación de la fascia plantar e hipertrofia del abductor del I dedo
- Obesidad
- Pie plano
- Espolón calcáneo
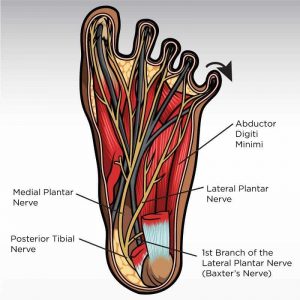
Síntomas
El paciente referirá dolor punzante y quemante en el talón cerca de la fascia plantar, pudiéndose irradiar hacia el arco interno del pie e incluso zona externa del pie.
La limitación durante la práctica deportiva también será un síntoma, aumentando el dolor con el ejercicio e incluso después de realizarlo.
La insuficiencia venosa es también típica en las neuropatías pudiendo incluso aparecer parestesias nocturnas.
Debe alertarnos además que el paciente nos refiera que el dolor no mejora tras el reposo y la debilidad o dificultad para la abducción o separación del V dedo así como la dificultad para flexionar del segundo a quinto dedo.
Todos estos síntomas deben ayudarnos a realizar un diagnóstico diferencial con otras talalgias, principalmente con la fascitis plantar, con la que se puede llegar a confundir.
En la neuropatía de Baxter no es tan agudo el dolor durante el primer apoyo del pie al pasar del reposo a la actividad, como sí ocurre en la fascitis. Además el dolor y la sensación de hormigueo a lo largo del recorrido del nervio y no en la inserción de la fascia plantar, también no ayudarán a un diagnóstico correcto.
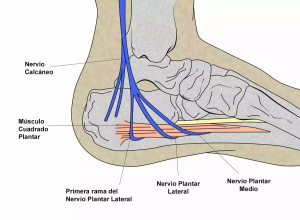
Tratamiento
En un principio el tratamiento de esta neuropatía es conservador.
Debido a que la causa es principalmente biomecánica, el uso de soportes plantares a medida tras una minuciosa exploración, serán de gran ayuda para paliar los síntomas. Con las plantillas haremos un control de la hiperpronación que mejorará la compresión del nervio.
El uso de analgésicos, calzado adecuado y el reposo de la actividad deportiva serán también parte importante del tratamiento.
Están también indicadas las infiltraciones eco-guiadas y en último lugar la cirugía de liberación del nervio, si los tratamientos conservadores fracasan.
Si crees que puedes estar sufriendo la NEUROPATIA DE BAXTER no dudes en ponerte en contacto con nuestros profesionales. En nuestra clínica de Podología en Sevilla le atenderemos para mejorar cualquier dolencia o lesión en sus pies.

















 La sudoración es el mecanismo que utiliza nuestro cuerpo para enfriarse, es decir, que cuando aumenta nuestra temperatura corporal, el sistema nervioso activa las glándulas sudoríparas .
La sudoración es el mecanismo que utiliza nuestro cuerpo para enfriarse, es decir, que cuando aumenta nuestra temperatura corporal, el sistema nervioso activa las glándulas sudoríparas .
 Decir también que es una patología más frecuente en la mujer debido a los cambios hormonales y el tipo de calzado.
Decir también que es una patología más frecuente en la mujer debido a los cambios hormonales y el tipo de calzado.
 La enfermedad de Perthes provoca dolor a nivel de la ingle de la cadera afectada e incluso en muslo y rodilla, que empeora con la actividad y mejora con el reposo.
La enfermedad de Perthes provoca dolor a nivel de la ingle de la cadera afectada e incluso en muslo y rodilla, que empeora con la actividad y mejora con el reposo.



